L’immunoterapia specifica o immunoterapia allergene specifica, volgarmente chiamato anche Vaccino antiallergico, è al momento secondo le linee guida internazionali EAACI, il trattamento d’elezione per almeno più della metà dei pazienti con problemi allergici.
Ma perché viene sempre meno usata? È la domanda a cui personalmente non riesco a rispondere, mi capita spesso di visitare pazienti che hanno già effettuato tutte le indagini da effettuare e poi l’unica terapia prescritta è: antistaminico, antileucotrienico, cortisonici, ecc.…
E la domanda che mi sovviene quando li visito è: «Ma perché?» Perché non dare una chance terapeutica a questo paziente? Perché non aiutarlo a stare meglio e vivere la sua vita senza i disturbi propri della patologia allergica che molto spesso diventano invalidanti? È un problema di costo? È un problema di responsabilità medica? Non riusciamo a comunicare correttamente al paziente quali sono i passi corretti da effettuare? Non riusciamo a selezionare correttamente il paziente? E con tutta onestà vi dico che dopo molti anni che faccio questo lavoro non ho ancora trovato la risposta.
E poi navigo ulteriormente con la mente e mi chiedo:
«È forse il mio percorso di studi all’estero che mi fa ragionare in maniera diversa? È forse l’educazione scientifica datami da mio padre che mi fa pensare in maniera diversa? O è semplicemente la vocazione di fare il medico per vedere il paziente guarire che mi guida a fare determinate scelte?»
Forse le risposte stanno proprio in queste domande.
Amo fare il mio lavoro e lo faccio con passione, amo studiare per offrire al paziente la migliore terapia possibile adeguata alla sua patologia, non mi fermo davanti alle avversità ma anzi mi impegno a combatterle ed è proprio questo che mi aiuta quotidianamente a vivere una vita serena.
Torniamo a noi, chi conosce il nostro studio sa che ad ogni visita al paziente allergico viene proposta l’immunoterapia specifica, oggi vorrei parlarvene un po’, con parole semplici per spiegarne il meccanismo e i risultati.
Immunoterapia consiste nell’esporre la persona a quantità sempre maggiori di allergene nel tentativo di modificare la risposta del sistema immunitario [1].
Varie meta-analisi hanno concluso come l’immunoterapia specifica sia efficace nel trattamento della rinite allergica nei bambini e negli adulti [4][5] e nell’asma [2][6]. Si è dimostrata efficace anche nei casi di poliallergia o di reattività crociata. I benefici possono durare per anni dopo che il trattamento è stato interrotto [6]. È generalmente sicuro ed efficace per la rinite allergica, congiuntivite allergica, forme allergiche di asma e l’allergia alle punture di insetti. L’immunoterapia specifica non è raccomandata come trattamento stand-alone per l’asma o per le allergie alimentari [6].
Gli effetti collaterali durante il trattamento sono generalmente lievi e locali e di solito possono essere eliminati regolando il dosaggio. L’anafilassi si è verificata in rare occasioni.
Scoperta da Leonard Noon e John Freeman agli inizi del Novecento, l’immunoterapia specifica è l’unica terapia nota per affrontare non solo i sintomi, ma anche le cause delle allergie. Una diagnosi dettagliata è necessaria per individuare gli allergeni coinvolti.
Meccanismo d’azione
L’obiettivo della immunoterapia specifica è di indurre la desensibilizzazione o la tolleranza all’allergene riducendo la sua capacità di attivare la produzione di IgE. I pazienti sono desensibilizzati attraverso la somministrazione di dosi crescenti di allergene che diminuisce gradualmente la risposta IgE-mediata. L’obiettivo di immunoterapia è quello di dirigere la risposta immunitaria da immunità umorale e verso l’immunità cellulare, favorendo in tal modo l’organismo a produrre meno anticorpi IgE e più cellule T regolatorie Th1, che secernono IL-10 e/o TGF-beta [3][7].
L’immunoterapia specifica produrrebbe anche un aumento degli anticorpi IgG4 allergene-specifici e una diminuzione degli anticorpi IgE allergene-specifici, nonché una diminuzione di mastociti e basofili, due tipi di cellule che partecipano alla reazione allergica [3][8].
Vie di somministrazione dell’allergene
Sono state studiate diverse vie di somministrazione dell’allergene in grado di ridurre i rischi associati alla somministrazione sottocutanea. Nuove vie di somministrazione meno invasive, transepidermica o epicutaena, o che richiedono dosaggi minori di allergene, intralinfatica, sono oggetto di studio.

Immunoterapia sottocutanea
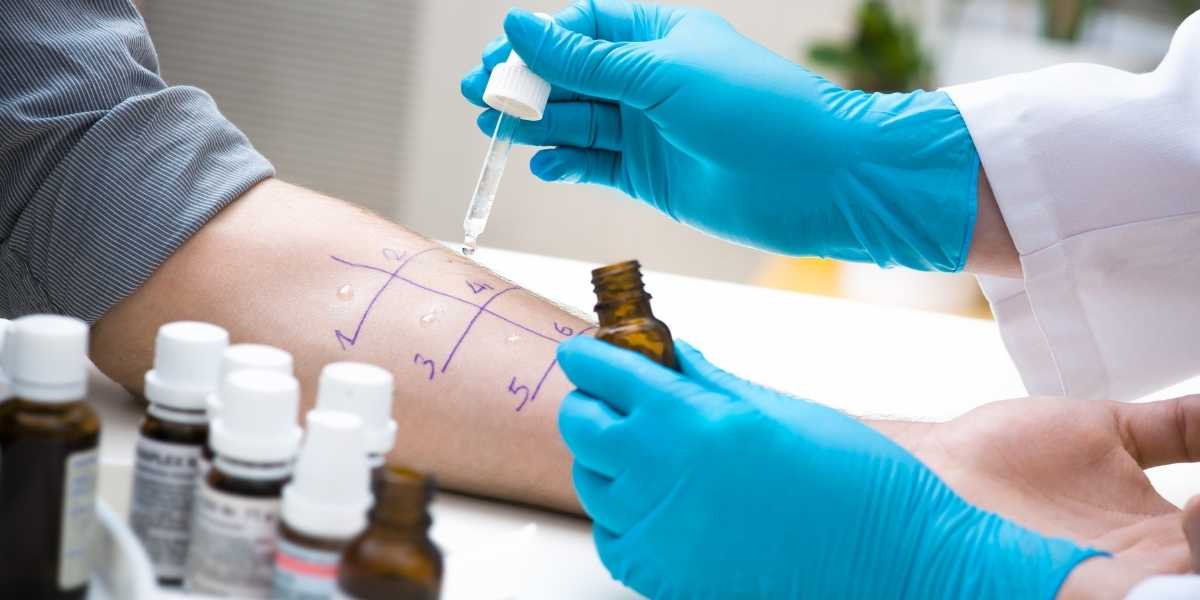
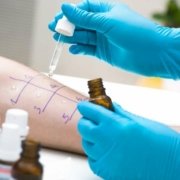
L’immunoterapia sottocutanea (in sigla SCIT) è la procedura storica di somministrazione e consiste di iniezioni di estratto allergenico, che devono essere eseguite da un medico. Gli allergeni vengono somministrati, con procedure analoghe ai prick test, in un ambiente medicalmente controllato e seguito da un periodo di osservazione di 30 minuti. Questi allergeni vengono somministrati, con iniezioni indolore, per via sottocutanea (sotto la pelle) sul braccio tra il gomito e la spalla.
Le iniezioni di allergeni sono inizialmente a dosi molto basse. La dose viene gradualmente aumentata in più settimane, fino al raggiungimento della dose di mantenimento. Una volta che la dose di mantenimento è stata raggiunta, le iniezioni vengono fatte meno frequentemente (ogni due-quattro settimane). Dopo 3 o più anni di immunoterapia, ci si aspetta una protezione a lungo termine. L’immunoterapia sottocutanea ha una efficacia per determinate allergie dimostrata da diversi studi, ma comporta il rischio di reazioni anafilattiche sistemiche [9][10]. Di qui la necessità che venga eseguita sotto controllo medico.
 Immunoterapia orale
Immunoterapia orale
L’immunoterapia orale (in sigla OIT) comporta l’assunzione dell’allergene per via orale al fine di produrre una tolleranza antigene-specifica indotta nella periferia del tessuto linfatico del tratto digerente [11]. Il rapporto rischio a beneficio per le allergie alimentari non è ben stimato per questo è consigliata solo come un trattamento sperimentale a partire dal 2015 [1].
L’OIT è attualmente oggetto di ricerche come trattamento per una varietà di allergie alimentari comuni, tra cui le arachidi, latte e uova. Vari studi che coinvolgono l’OIT hanno dimostrato una desensibilizzazione verso alcuni allergeni alimentari. Tuttavia, ci sono ancora dubbi sulla durata della tolleranza al termine del trattamento. Quasi tutti gli studi escludono un grave rischio anafilassi allergene-indotta [8].
 Immunoterapia sublinguale
Immunoterapia sublinguale
L’immunoterapia sublinguale (in sigla SLIT) comporta il mettere gocce o una compressa con estratti allergenici sotto la lingua. L’efficacia è ben documentata per alcune manifestazioni allergiche mentre è limitata per altre [6][12]. Ha il grande vantaggio che il paziente, dopo il primo trattamento con la supervisione medica, può assumere trattamento a domicilio essendo il rischio di reazioni avverse particolarmente basso [6][13].
[1] Allergen Immunotherapy, su niaid.nih.gov, 2015 (archiviato dall’url originale il 9 settembre 2016).
[2] MJ Abramson, RM Puy e JM Weiner, Injection allergen immunotherapy for asthma, in The Cochrane database of systematic reviews, n. 8, 4 agosto 2010, pp. CD001186, DOI:10.1002/14651858.CD001186.pub2, PMID 20687065.
[3] Porri E., Malattia allergica e immunoterapia specifica con allergeni (AIT) (PDF), in Studi, vol. 29, Centro Studi Assobiomedica, ottobre 2014.
[4] M Penagos, Compalati, E, Tarantini, F, Baena-Cagnani, R, Huerta, J, Passalacqua, G e Canonica, GW, Efficacy of sublingual immunotherapy in the treatment of allergic rhinitis in pediatric patients 3 to 18 years of age: a meta-analysis of randomized, placebo-controlled, double-blind trials, in Annals of Allergy, Asthma & Immunology, vol. 97, n. 2, August 2006, pp. 141–148, DOI:10.1016/S1081-1206(10)60004-X, PMID 16937742.
[5] MA Calderon, B Alves, M Jacobson, B Hurwitz, A Sheikh e S Durham, Allergen injection immunotherapy for seasonal allergic rhinitis., in The Cochrane database of systematic reviews, n. 1, 24 gennaio 2007, pp. CD001936, DOI:10.1002/14651858.CD001936.pub2, PMID 17253469.
[6] Canonica GW, Cox L, Pawankar R, e al., Sublingual immunotherapy: World Allergy Organization position paper 2013 update., in The World Allergy Organization Journal., vol. 7, n. 1, 2014.
[7] Akdis CA, Akdis M., Mechanisms of allergen-specific immunotherapy and immune tolerance to allergens., in The World Allergy Organization Journal., vol. 8, n. 1, 2015.
[8] Moran TP, Vickery BP, Burks AW, Oral and sublingual immunotherapy for food allergy: current progress and future directions, in Current Opinion in Immunology, vol. 25, n. 6, 2013, pp. 781–787, DOI:10.1016/j.coi.2013.07.011, PMC 3935613, PMID 23972904.
[9] Bousquet J., EAACI Position Paper, in Allergy, vol. 2000, n. 55, pp. 116–134.
[10] Straley DR, Office IgE-mediated environmental allergy evaluation and treatment., in Osteopathic Family Physician, vol. 5, n. 1, 2013, pp. 9–16, DOI:10.1016/j.osfp.2012.08.003.
[11] M.L.K. Tang, Immunoterapia orale e induzione della tolleranza in età pediatrica (PDF), in Pediatric Allergy and Immunology, vol. 24, John Wiley & Sons, 2013, pp. 512–520.
[12] Di Bona,e al., Efficacy of Grass Pollen Allergen Sublingual Immunotherapy Tablets for Seasonal Allergic Rhinoconjunctivitis: A Systematic Review and Meta-analysis., in JAMA internal medicine, vol. 175, n. 8, agosto 2015, pp. 1301–9, DOI:10.1001/jamainternmed.2015.2840, PMID 26120825.
[13] Passalacqua, Bettoncelli, IMMUNOTERAPIA SPECIFICA SUBLINGUALE (PDF), in Rivista SIMG, vol. 2, 2007, pp. 28-32. URL consultato il 23 febbraio 2017 (archiviato dall’url originale il 23 febbraio 2017).









 C’è sentore di essere nel momento clou dei pollini nell’aria? Se si può, bisogna stare a casa e tenere le finestre chiuse. Fa caldo? Allora si può accendere il condizionatore ma occorre accertarsi che il filtro dell’aria sia pulito.
C’è sentore di essere nel momento clou dei pollini nell’aria? Se si può, bisogna stare a casa e tenere le finestre chiuse. Fa caldo? Allora si può accendere il condizionatore ma occorre accertarsi che il filtro dell’aria sia pulito. Attenzione ai tessuti e ai tappeti che attraggono gli acari della polvere. Lavare, quindi, spesso le lenzuola e le fodere dei cuscini, almeno una volta alla settimana e in acqua calda.
Attenzione ai tessuti e ai tappeti che attraggono gli acari della polvere. Lavare, quindi, spesso le lenzuola e le fodere dei cuscini, almeno una volta alla settimana e in acqua calda. Ai bambini comprare peluche che siano lavabili.
Ai bambini comprare peluche che siano lavabili. Controllare l’umidità in casa: la soglia oltre la quale si scatenano più reazioni è del 40%. In questo caso, quindi, meglio usare dei deumidificatori perché l’aria secca rallenta la crescita di muffe e la riproduzione degli scarafaggi e degli acari della polvere.
Controllare l’umidità in casa: la soglia oltre la quale si scatenano più reazioni è del 40%. In questo caso, quindi, meglio usare dei deumidificatori perché l’aria secca rallenta la crescita di muffe e la riproduzione degli scarafaggi e degli acari della polvere. L’allergia è nei confronti degli animali domestici? Ove possibile, tenere gli amici a quattro zampe all’aperto o almeno evitare che entrino nella stanza in cui si dorme. Lavare almeno una volta alla settimana il cane o il gatto (non esiste una razza che crea più attacchi allergici di altri).
L’allergia è nei confronti degli animali domestici? Ove possibile, tenere gli amici a quattro zampe all’aperto o almeno evitare che entrino nella stanza in cui si dorme. Lavare almeno una volta alla settimana il cane o il gatto (non esiste una razza che crea più attacchi allergici di altri). Mantenere pulita la casa, soprattutto la cucina e il bagno, così da evitare muffa e acari. Le briciole, poi, vanno sempre tolte dal pavimento e dal tavolo.
Mantenere pulita la casa, soprattutto la cucina e il bagno, così da evitare muffa e acari. Le briciole, poi, vanno sempre tolte dal pavimento e dal tavolo. Uno dei consigli per mitigare gli effetti delle allergie respiratorie è trascorrere del tempo in montagna, preferibilmente in alta quota.
Uno dei consigli per mitigare gli effetti delle allergie respiratorie è trascorrere del tempo in montagna, preferibilmente in alta quota.


 Immunoterapia orale
Immunoterapia orale Immunoterapia sublinguale
Immunoterapia sublinguale