“Epidemia allergica”, perché aumentano le allergie
Le allergie sono probabilmente sempre esistite. Le prime descrizioni della rinite allergica risalgono ai primi decenni del 1800. Fino al 1960 si può calcolare che le malattie allergiche (rinite e asma, dermatite atopica e da contatto, allergie alimentari ecc.) fossero presenti tra l’1% e il 2% della popolazione. Dal 1960, nei paesi occidentali, l’aumento è stato vertiginoso: già nel 1970 si calcola che le malattie allergiche colpissero il 4,5% della popolazione per passare all’8,4% nei primi anni Ottanta.
L’organizzazione mondiale della sanità stima che nel 2050 le allergie colpiranno il 50% della popolazione. Tanto che si parla di una vera e propria “epidemia allergica”.
Quali sono attualmente le ipotesi più accreditate per giustificare questo aumento?
La prima è senza dubbio la cosiddetta “ipotesi igienica” (ipotesi di Strachan del 1989). In questo caso la responsabilità viene attribuita al fatto che il nostro sistema immunitario “lavora” meno rispetto al sistema immunitario dei nostri nonni e bisnonni e diminuisce così un tipo di linfociti (i linfociti T helper-1) che sono “protettivi” nei confronti delle malattie allergiche. La maggior parte della popolazione prima del secondo conflitto mondiale viveva vicino a stalle a stretto contatto con animali, beveva latte non pastorizzato e acqua del pozzo, non veniva sottoposta a vaccinazioni, non aveva a disposizioni armi per combattere le infezioni come gli antibiotici. Si trattava di una popolazione che, se fosse giunto ad una età adulta, avrebbe avuto un sistema immunitario molto forte. Secondo questa ipotesi, il cambiamento radicale nell’esposizione ai microrganismi legato all’igiene sempre più diffusa, ha un impatto sull’azione del sistema immunitario e potrebbe essere responsabile, almeno in parte, dell’aumento delle malattie allergiche, soprattutto nei Paesi dove le condizioni di vita sono migliori e quindi è ridotta l’esposizione ai germi.
Tra i “colpevoli” dell’aumento delle allergie troviamo anche l’aumento delle temperature, l’inquinamento e la qualità dell’aria.
Il surriscaldamento del pianeta ha anticipato il periodo di fioritura delle piante rispetto all’arrivo della primavera. Da questo dipende il fatto che i pollini si concentrano nell’aria per un arco di tempo ben più ampio: è quasi scontato che l’incidenza delle allergie sia maggiore. Nei luoghi in cui la qualità dell’aria è peggiore, d’altra parte, i numeri delle allergie sono più elevati. Più alte sono le temperature, maggiore è la quantità di ozono che si sviluppa nell’aria. Parliamo di una molecola non allergizzante, ma che è in grado di irritare l’apparato respiratorio. E, dunque, di accentuare i sintomi respiratori di un’allergia primaverile. A partire dall’asma, rilevabile in quasi il 40% delle persone che ne soffrono: da sola o associata alle altre manifestazioni (starnuti, ostruzione nasale, prurito, rinorrea e congiuntivite). A ciò occorre aggiungere anche l’inquinamento veicolare.

I particolati (Pm 2,5, Pm 1 e soprattutto Pm10) possono fungere da «vettore» per i pollini: in pratica le molecole allergeniche si legano alla superficie del particolato che poi le trasporta anche a distanze considerevoli rispetto al luogo dove erano state liberate. L’azione dello smog si combina così con quella degli allergeni peggiorandone le conseguenze e causando congiuntivite, raffreddori frequenti e prolungati nel tempo, ma anche asma e disturbi respiratori.
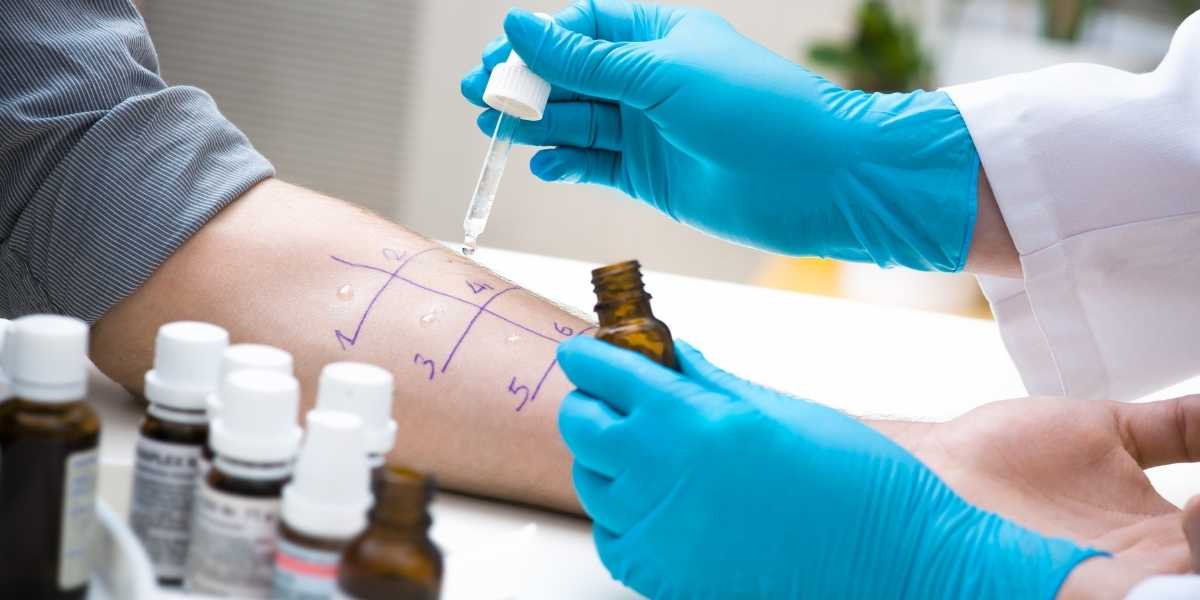
Se i sintomi si manifestano per la prima volta e lasciano sospettare un’allergia è bene consultare uno specialista allergologo. Lo studio medico Malaguarnera di Catania potrà fornirti una diagnosi di allergia e un percorso terapeutico mirato. Prenota una visita specialistica chiamando i seguenti numeri: 0957150323 / 3471143326.



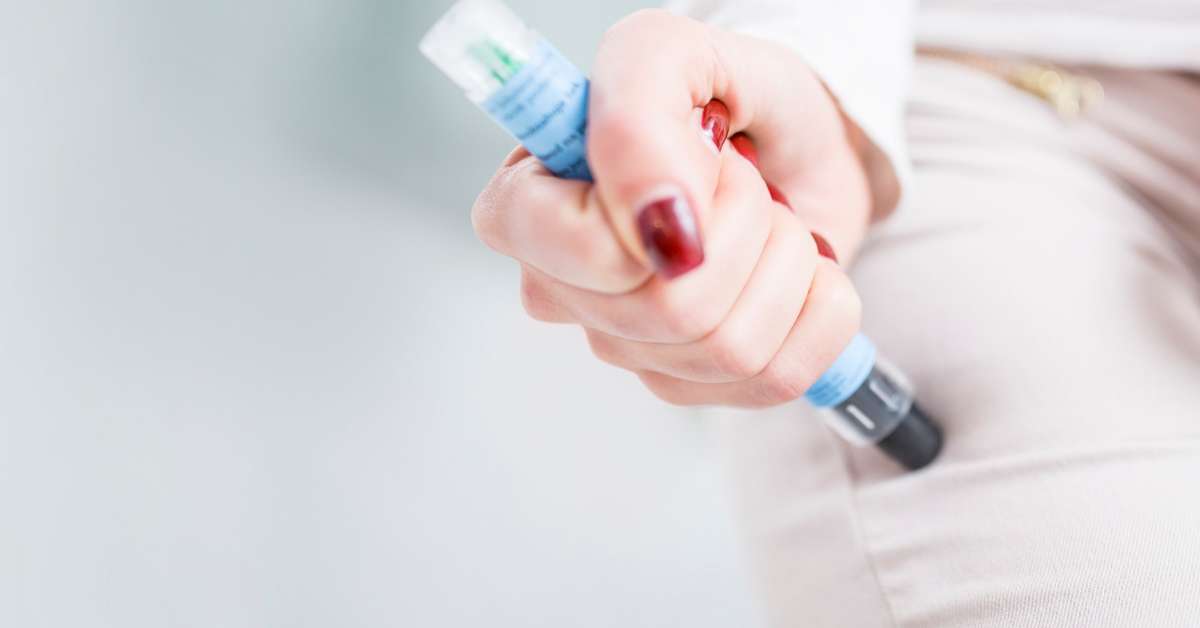 L’European Medicine Agency raccomanda che a tutti i pazienti a rischio siano prescritti due dispositivi (erogati gratuitamente dal Servizio sanitario nazionale), da tenere sempre con sé per eventuali emergenze. Purtroppo, a volte non accade: capita che l’adrenalina non venga prescritta, oppure che il paziente la lasci a casa. Il farmaco agisce in otto minuti e nelle situazioni più gravi bisogna somministrare entrambe le dosi. Si tratta dell’unico rimedio che può salvare la vita in caso di shock anafilattico.
L’European Medicine Agency raccomanda che a tutti i pazienti a rischio siano prescritti due dispositivi (erogati gratuitamente dal Servizio sanitario nazionale), da tenere sempre con sé per eventuali emergenze. Purtroppo, a volte non accade: capita che l’adrenalina non venga prescritta, oppure che il paziente la lasci a casa. Il farmaco agisce in otto minuti e nelle situazioni più gravi bisogna somministrare entrambe le dosi. Si tratta dell’unico rimedio che può salvare la vita in caso di shock anafilattico.