Allergia ai pollini: quando iniziare la prevenzione e perché è importante la diagnosi precoce
“Ogni primavera sto male… posso fare qualcosa prima?”
Se ogni anno, tra fine inverno e primavera, compaiono starnuti, naso che cola, naso chiuso, prurito agli occhi (o tosse che peggiora all’aperto), è possibile che si tratti di allergia ai pollini (pollinosi). La buona notizia è che, a differenza di molte infezioni stagionali, l’allergia ai pollini si può gestire meglio se ci si muove in anticipo, con una diagnosi precisa e una prevenzione mirata.
In questo articolo vediamo:
- quando ha senso iniziare la prevenzione,
- perché la diagnosi precoce cambia davvero la qualità di vita,
- quali test sono utili (e quando),
- come orientarsi tra misure pratiche, farmaci e immunoterapia.
Che cos’è la pollinosi (in parole semplici)
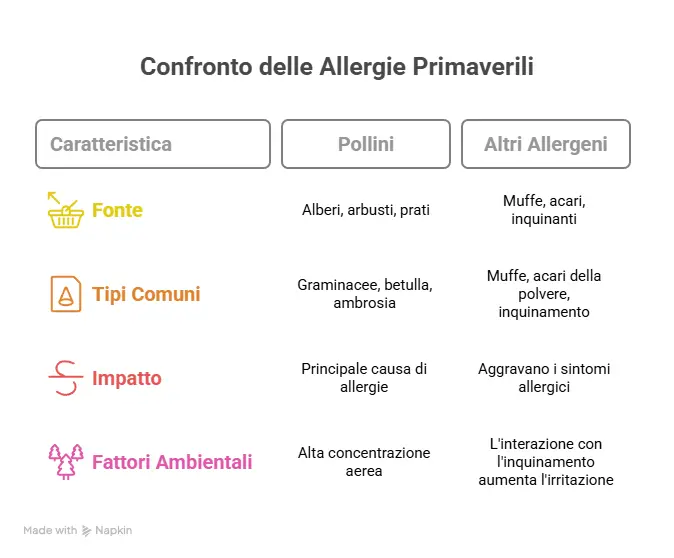
La pollinosi è una reazione del sistema immunitario verso i pollini (erbe, graminacee, alberi, parietaria, ecc.). In genere provoca:
- rinite allergica (naso),
- congiuntivite allergica (occhi),
- talvolta sintomi bronchiali (tosse, respiro sibilante), soprattutto in chi ha o sviluppa asma allergico.
Quando iniziare la prevenzione: prima che i sintomi “esplodano”
In pratica, la prevenzione funziona meglio se parte prima del picco dei pollini a cui si è sensibilizzati.
1) Se hai già una diagnosi di allergia ai pollini
In molti pazienti, lo specialista consiglia di impostare la strategia prima dell’inizio della stagione pollinica (pre-seasonal), perché trattare “da subito” può ridurre intensità dei sintomi e uso di farmaci durante il picco.
Indicazione pratica (orientativa):
- spesso si inizia 1–2 settimane prima del periodo in cui, gli anni precedenti, comparivano i sintomi.
- in aree con stagione anticipata (es. Sud Italia/Sicilia), questo “anticipo” può essere ancora più importante.
2) Se non hai mai fatto una diagnosi
Se i sintomi si ripetono ogni anno, è utile non aspettare maggio/giugno “quando ormai sto malissimo”: una valutazione precoce aiuta a identificare i pollini responsabili e pianificare meglio. Le linee guida e i documenti di consenlore di una diagnosi tempestiva per riconoscere i trigger e scegliere le opzioni terapeutiche più adatte.
Perché la diagnosi precoce è così importante
Fare diagnosi presto non è “un dettaglio”: può cambiare l’andamento della stagione allergica.
Vantaggi concreti
- Capire quali pollini scatenano i sintomi (non tutti i “periodi di primavera” sono uguali).
- Evitare trattamenti a caso (o inefficaci).
- Intercettare segni di coinvolgimento bronchiale (asma) quando sono ancora iniziali.
- Valutare per tempo l’immunoterapia allergene-specifica (AIT), che è l’unica terapia con potenziale “modificante la malattia” nelle allergie IgE-mediate, in casi selezionati.
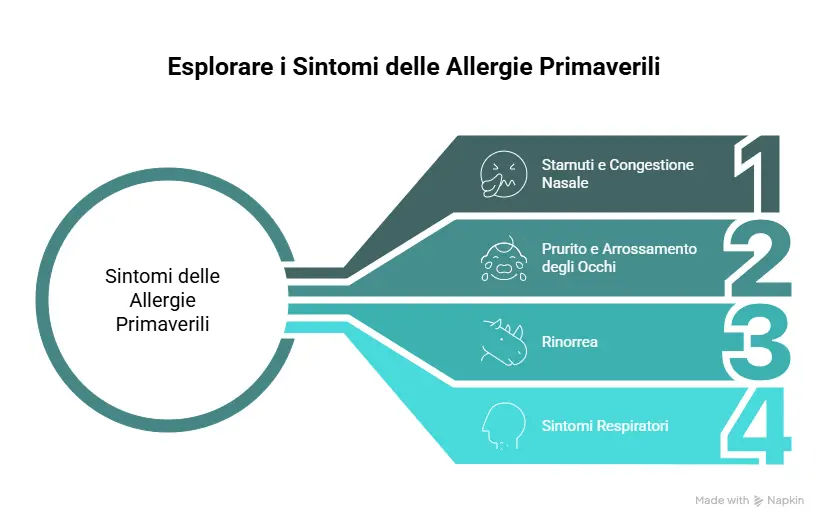
Sintomi tipici: quando sospettare allergia ai pollini
I sintomi più suggestivi sono:
- starnuti frequenti, prurito nasale e/o oculare
- naso che cola con secrezione spesso chiara
- occhi rossi, lacrimazione, fastidio alla luce
- peggioramento all’aperto, con vento, in campagna/parchi
- andamento stagionale (stesso periodo ogni anno)
La febbre non è un sintomo tipico dell’allergia. Se è presente (soprattutto alta), va considerata un’altra causa.
Diagnosi: quali test sono utili (e quali no)
La diagnosi corretta parte da storia clinica + visita. Poi si usano test mirati.
Test di primo livello più usati
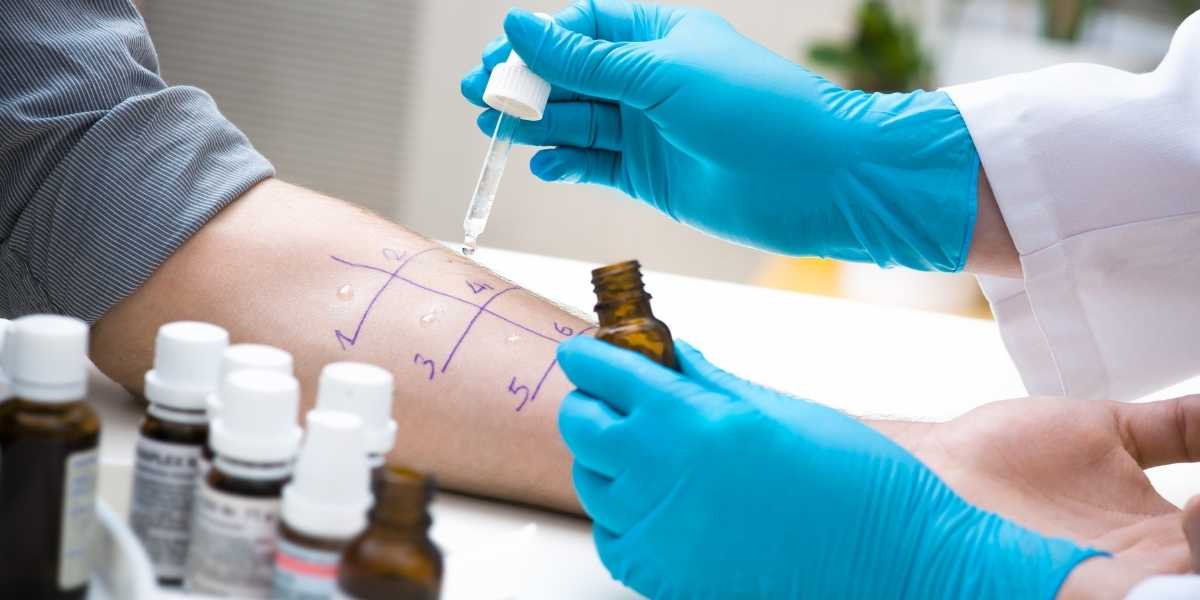
- Skin prick test: è uno dei principali strumenti diagnostici per identificare i trigger allergici respiratori (se eseguito e interpretato correttamente).
- IgE specifiche su sangue: utili in alcune situazioni (quando i test cutanei non sono eseguibili o per completare il quadro).
Un principio fondamentale (per evitare falsi allarmi)
I test vanno richiesti solo se c’è una storia clinica compatibile: fare “pannelli” senza sintomi suggestivi aumenta il rischio di risultati poco utili o interpretazioni errate.
Se c’è tosse, fiato corto o sibili
In questi casi lo specialista può proporre una valutazione respiratoria (es. spirometria) per verificare se c’è asma o iperreattività bronchiale associata.
Prevenzione pratica: cosa puoi fare nella vita di tutti i giorni
Senza estremismi (e senza “vivere barricato in casa”), alcune misure riducono l’esposizione:
- controllare le previsioni polliniche e limitare le attività outdoor nei giorni di picco (se possibile)
- nelle giornate ventose: preferire passeggiate dopo pioggia e in orari meno critici (varia per tipo di polline)
- al rientro: lavare viso, mani, e se necessario fare una doccia e cambiare vestiti
- evitare di aerare casa nelle ore di massima concentrazione pollinica (dipende dalla zona e dal polline)
- in auto: filtri e ricircolo dell’aria quando i sintomi sono intensi
Terapie: come si imposta una strategia “su misura”
La gestione può includere:
- lavaggi nasali (supporto meccanico)
- farmaci sintomatici (es. antistaminici, spray nasali antinfiammatori) scelti in base a età, sintomi predominanti e comorbidità
- se indicato: immunoterapia allergene-specifica (AIT), sublinguale o iniettiva, in pazienti selezionati con diagnosi certa e sintomi significativi. È descritta come terapia con effetto oltre la semplice riduzione sintomatica, perché può modificare la storia naturale della malattia in contesti appropriati.
L’obiettivo clinico non è “prendere qualcosa per forza”, ma ridurre sintomi e impatto sulla vita (sonno, lavoro, sport), con la minima terapia efficace e un piano chiaro.
FAQ – Domande frequenti
Se inizio i farmaci quando sto già male, è troppo tardi?
No, ma spesso è meno efficace rispetto a una strategia impostata prima del picco (soprattutto nei pazienti che ogni anno hanno sintomi importanti).
Posso fare i test anche durante la stagione pollinica?
Dipende dai sintomi e dai farmaci assunti (alcuni interferiscono con i test cutanei). Lo specialista valuta caso per caso.
“Allergia ai pollini” significa per forza asma?
No. Però rinite e asma possono coesistere: se c’è tosse notturna, fiato corto o sibili, è corretto valutarlo.
Conclusioni
L’allergia ai pollini non è solo un “fastidio di primavera”: se riconosciuta presto, può essere gestita meglio. Diagnosi precoce + prevenzione impostata prima della stagione aiutano a ridurre sintomi, complicanze e uso improprio di terapie. Se i disturbi si ripetono ogni anno nello stesso periodo, una valutazione allergologica mirata è il passo più utile per capire quale polline ti colpisce e come intervenire.